Causas
As informações destinadas a pacientes e seus familiares foram traduzidas do site www.neurosymptoms.org por Bruna Bartorelli mediante autorização de seu organizador, Professor Jon Stone, neurologista especialista em transtornos neurológicos funcionais da Universidade de Edimburgo, Escócia.
Será que estou inventando?
A resposta é simples: não!
Muitas vezes os pacientes com sintomas neurológicos funcionais e dissociativos sentem que ninguém acredita neles. Isso acontece em parte porque poucos médicos têm conhecimentos sobre sintomas físicos que não são causados por uma doença e também porque a investigação nessa área é escassa.
Alguns médicos, de fato, não acreditam que os pacientes tenham esses sintomas, mas outros sabem que é real e estão verdadeiramente dispostos a ajudar.
Se os sintomas de fato existem mas não há uma doença, de que se trata afinal? Será que estou imaginando?
A resposta é que você não está imaginando ou inventando os seus sintomas e também não está enlouquecendo. Você possui sintomas funcionais/dissociativos.
Compreender essa situação pode levar tempo. Você não tem uma doença, mas também não a está imaginando
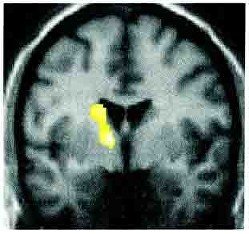
Imagem retirada de Vuilleimier et al. Brain 2001
As técnicas de imagem cerebral começam a mostrar-nos como é que o sistema nervoso pode ter problemas nos doentes com sintomas funcionais e dissociativos. Esta imagem mostra uma SPECT de doentes que tiveram fraqueza e sintomas sensitivos funcionais num dos lados do corpo. A imagem mostra que quando eles tiveram estes sintomas havia uma parte do cérebro, do lado oposto, que não estava a funcionar bem (mostrado a amarelo). Este tipo de técnicas mostra que o sistema nervoso e a função cerebral podem estar alterados neste tipo de doenças. Mas isto não quer dizer que não haja nada a fazer.
Os pontos a seguir poderão te ajudar
O exemplo da enxaqueca. A comparação dos seus sintomas com os de uma enxaqueca pode ajudar. Essa é uma situação comum em que as análises e os exames de imagem cerebral são normais, mas existem vários tipos de sintomas neurológicos, como ver pontos brilhantes, sensação de formigamento numa metade do corpo ou mesmo perda de força nos membros. Na enxaqueca, sabe-se um pouco mais sobre que partes do cérebro funcionam mal e em quais os neurônios estão trabalhando de forma anormal, mas ainda assim é um diagnóstico que se baseia na sua história.
Quando alguém está hipnotizado isso é “da sua mente” ou um “estado cerebral alterado”? Muitas pessoas são suscetíveis a serem hipnotizadas. Todos já vimos pessoas na TV sendo hipnotizadas, sem o pleno controle dos seus pensamentos ou comportamentos. Não é necessário estar psicologicamente debilitado para alguém ser hipnotizado. É um transe hipnótico, um estado cerebral alterado ou um estado da mente? A resposta pode ser qualquer uma delas. Para sermos mais exatos, a pergunta é que está errada. Da mesma forma, quando as pessoas têm sintomas funcionais ou dissociativos não faz sentido perguntar se está tudo na mente. A mente e o cérebro são igualmente importantes.
Por que podemos admitir sem problema que uma pessoa com esclerose múltipla está deprimida? Muitos pacientes com doenças neurológicas ficam deprimidos e ansiosos. A dor, incapacidade, incerteza quanto ao futuro e a mudança no emprego e nas relações podem contribuir. O que é interessante é que, geralmente, quem tem o diagnóstico de esclerose múltipla tem maior facilidade em dizer que está se sentindo “para baixo” ou preocupado. Uma vez que ninguém questiona a sua doença neurológica, não há problema em admitir tal situação – as pessoas costumam ser empáticas.
Muitas pessoas com sintomas funcionais NÃO estão deprimidas ou ansiosas. Mas se estiverem, pode ser difícil para elas admitir aos outros. Por exemplo, quando alguém tem falta de força funcional com dor e fadiga, várias razões podem impedi-la de dizer que se sente preocupada ou “para baixo”:
– as pessoas nunca ouviram falar da sua condição e por isso vão questionar se o que você sente é “real”
– receio que os médicos atribuam todos os sintomas a ansiedade e depressão
– por conta da variabilidade dos sintomas, os pacientes com “dias bons” podem pensar que por vezes estão inventando os sintomas (mesmo quando não se sentem bem)
Há quem invente esses sintomas?
A resposta a essa pergunta é sem dúvida (e infelizmente) sim, mas isso parece ser raro. Nos últimos anos, casos de pessoas que obtiveram benefícios fraudulentos se tornaram públicos. Por exemplo, um homem foi filmado jogando futebol quando ele dizia ser usuário de cadeira de rodas. Outro foi filmado levantando caixas pesadas quando ele afirmava não poder carregar peso. Em outro caso, um homem que afirmava ser cego, e por isso fora indenizado, foi preso por dirigir em alta velocidade numa rodovia.
Quando os pacientes que estão fingindo são examinados, eles podem ter alguns dos sinais positivos que os pacientes com sintomas funcionais apresentam, mas há diferenças importantes. Eles tendem a contar histórias muito inconsistentes (porque as estão inventando). Eles não têm o mesmo tipo de história clínica que aqueles que genuinamente vivem os sintomas, e pode haver uma situação legal ou outra razão óbvia para os sintomas (embora isso não signifique que qualquer pessoa com situações legais invente os seus sintomas).
Há também algumas pessoas que fingem os seus sintomas para ter acesso a um hospital ou ser operado. Quando isso acontece, denomina-se transtorno factício e, de um modo geral, também é raro. Ele é considerado uma alteração do comportamento, como a automutilação deliberada.
Portanto às vezes as pessoas fingem os sintomas, e isso pode ser difícil de se afirmar. Alguns médicos (e por vezes os pacientes) cometem um grande erro ao pensar que a maioria dos pacientes com sintomas funcionais os está fingindo.
Alguns pacientes com sintomas funcionais percebem que os seus sintomas aparecem e desaparecem de uma forma estranha. Isso pode levá-los a se perguntar se eles é que estão provocando isso. Esse é um sentimento comum, e não significa que estejam provocando.
Por que parece que as outras pessoas e os profissionais de saúde não levam os meus sintomas a sério?
Caso você tenha visitado este site para autoajuda, chegamos a um ponto importante. De forma compreensível, os pacientes não querem ter um diagnóstico que possa ser confundido com uma simulação de doença. Explicamos acima que essa situação é rara, mas, não obstante, alguns profissionais de saúde estão eles mesmos confusos em relação aos pacientes com sintomas funcionais e podem ter uma atitude menos correta em relação aos seus sintomas.
Na realidade, a maioria dos profissionais de saúde possui uma atitude positiva frente aos seus sintomas, mas têm dificuldade em comunicá-la. Os pacientes podem se sentir ofendidos pelos profissionais de saúde mesmo quando estes acreditam no problema e estão tentando ajudar.
Que outros nomes são usados para descrever esses sintomas?
Ao longo dos anos, foram atribuídos vários nomes aos sintomas neurológicos funcionais e dissociativos. Muitos desses rótulos são “psiquiátricos” e se baseiam na ideia de que os sintomas estão “todos na mente”.
Muitas vezes há fatores psicológicos relacionados aos sintomas neurológicos funcionais e dissociativos, mas eles não são inventados. Muitos especialistas acreditam que esses sintomas estão na interface entre o cérebro e a mente, entre a neurologia e a psiquiatria, e por isso que é difícil responder quando as pessoas (e pacientes) perguntam se é neurológico ou psicológico. A evidência sugere que se trata de ambas e que na realidade essa questão não faz sentido, dado o que sabemos sobre o modo de funcionamento das vias do movimento e das emoções no cérebro.
A relação a seguir pode não ser fácil de ser lida e, mesmo que possa ser perturbador ver alguns dos termos, pode te ajudar a saber mais sobre eles.
Transtorno conversivo: É um termo popularizado por Sigmund Freud e usado na classificação americana de distúrbios psiquiátricos (DSM-IV). Diz respeito à ideia de que os pacientes estão “convertendo” as suas preocupações mentais em sintomas físicos. Transtorno conversivo se refere a sintomas de falta de força muscular, transtornos do movimento, sintomas sensitivos e crises não epiléticas. O princípio da “conversão” é algo que se pode aplicar a uma pequena minoria de pacientes, mas existe pouca evidência experimental desse princípio para a maioria deles (em geral, quanto mais graves são os sintomas, mais angustiado o paciente fica). Na próxima revisão da classificação psiquiátrica (DSM-5), o termo poderá ser alterado para transtorno com sintomas neurológicos funcionais, e a necessidade de um evento psicologicamente estressante relacionado aos sintomas provavelmente será eliminado.
Transtorno dissociativo: É como os sintomas são descritos na Classificação Internacional de Doenças (CID). Veja a página Dissociação para mais informação.
Não orgânico: É um termo que os médicos usam para os sintomas que não se devem a uma doença identificável. Isso implica que o problema é puramente psicológico.
Psicogênico: É um termo frequentemente usado para descrever esses sintomas, especialmente crises epiléticas dissociativas e transtornos do movimento. Mais uma vez, implica que o problema seja puramente psicológico.
Psicossomático: Passou a significar o mesmo que psicogênico, apesar de o seu significado original pretender descrever o modo como o corpo afeta a mente, bem como o processo psicopatológico que afeta o corpo.
Somatização: Sugere que a pessoa tem sintomas físicos que se devem à angústia mental. O argumento aqui é semelhante ao do “transtorno conversivo”. O transtorno de somatização descreve a situação em que a pessoa possui um longo histórico de sintomas físicos que não são causados por alguma doença.
Histeria: É um termo utilizado desde há cerca de 2.000 anos. Significa “útero errante” e vem da ideia, na Grécia Antiga, de que as mulheres que tinham sintomas físicos possuíam um problema no útero que migrava por todo o corpo. Nos séculos 18 e 19, era usado para descrever os sintomas físicos não explicados por alguma doença. No século 20, o seu uso foi restringido para sintomas neurológicos e, atualmente, raramente é utilizado.
Os pacientes com sintomas funcionais e dissociativos muitas vezes recebem tratamentos injustos por parte dos médicos ao longo dos últimos cem anos. Tradicionalmente, os neurologistas tinham um papel que se limitava ao diagnóstico do paciente, seguido do encaminhamento para um psiquiatra para tratamento.
Muitos neurologistas adquiriram uma visão muito pobre desse tipo de problema ao longo dos anos. Existe uma tendência entre alguns neurologistas de ver esses sintomas com suspeição. Outros neurologistas são empáticos, mas não se veem com capacidade de lidar com o problema. Alguns tiram conclusões indevidas sobre problemas psiquiátricos ou traumáticos prévios que podem ser completamente inúteis. Geralmente, os pacientes percebem isso, o que pode em parte explicar por que razão muitas vezes não acreditam no diagnóstico que recebem.
Muitos psiquiatras, a não ser que trabalhem de perto com neurologistas, também se sentem inseguros para fazer a abordagem de sintomas funcionais e dissociativos, e muitas vezes eles questionam se não haverá alguma doença neurológica por trás. Discuti em outras partes deste site como os psicólogos e psiquiatras podem ser importantes no tratamento desses especializados em interconsulta/ consultores em psicologia médica têm uma formação específica nessa área e compreenderão esses transtornos.
Os pacientes com sintomas funcionais encaminhados transtornos, mesmo que não exista depressão ou ansiedade. Os psiquiatras sentem muitas vezes que o médico apenas diz que “tudo está na mente”. Compreensivelmente, eles podem ficar defensivos ao falarem com um psiquiatra, o que pode resultar numa consulta sem relevância.
Como consequência de todos esses fatores, os pacientes com sintomas funcionais e dissociativos se viram muitas vezes “caindo pelas lacunas” da medicina.
Reinventar a roda nos transtornos “nervosos” funcionais
Há cem anos, os neurologistas e psiquiatras pensavam que esses sintomas eram primariamente um problema com o funcionamento do sistema nervoso e que, embora os fatores psicológicos fossem importantes, eles podiam estar ausentes e não eram o único fator importante.
Os neurologistas estavam interessados no diagnóstico e tratamento do problema e escreveram livros sobre “transtornos nervosos funcionais” com muita base no senso comum. Agora estamos voltando, finalmente, a esse princípio.
No meu ponto de vista, muitas das dificuldades nessa área podiam ser superadas se os profissionais de saúde fossem mais instruídos sobre o diagnóstico e tratamento desses transtornos.
É possível ler um artigo de revisão escrito para médicos clicando neste link.
Lembre-se: os seus sintomas são reais, mesmo que te façam pensar que não são!